Regional utviklingsplan 2027 - 2041
Bakgrunn og utviklingstrekk
Spesialisthelsetenesta står overfor store endringar i åra som kjem. Utvikling i befolkninga, medisinsk teknologi, tilgang på helsepersonell, økonomiske rammer og tryggleikssituasjonen vil påverke korleis helsetenestene må organiserast og utviklast. Samtidig aukar forventningane til kvalitet, tilgjenge og samanheng i pasientforløpa.
Desse utviklingstrekka vil ha stor betydning for korleis spesialisthelsetenesta i regionen må utviklast i åra framover, og for korleis ressursane bør prioriterast for å møte framtidige behov.
Den regionale utviklingsplanen skal gi retning for utviklinga av spesialisthelsetenesta i Helse Vest dei neste fire åra, og peike ut ei langsiktig retning fram mot 2040. Planen skal vere eit styringsverktøy for helseføretaka i regionen og bidra til gode prioriteringar i møte med aukande behov og avgrensa ressursar.
Dette kapittelet gir eit kunnskapsgrunnlag for dei strategiske prioriteringane i planen. Her blir sentrale utviklingstrekk og rammevilkår for spesialisthelsetenesta i regionen skildra.
Helsetenestene i regionen møter ein aukande etterspurnad, meir komplekse pasientforløp og større forventningar til både kvalitet og samarbeid mellom aktørane i tenesta. Dette stiller større krav til samanhengande pasientforløp, godt tverrfagleg samarbeid og ei helseteneste som evnar å lære og utvikle seg over tid. Fleire eldre pasientar med komplekse og samansette sjukdommar gir og eit større press på kommunale helse- og omsorgstenester.
Dette gjer det nødvendig med meir systematisk prioritering og ei helseteneste som kontinuerleg lærer av erfaring og utviklar seg vidare. Medisinske framsteg gir nye moglegheiter for diagnostikk og behandling, noko som oftast er bra, men som kan gi ytterlegare press på berekrafta i tenestene.
Helse Vest skal fortsette å utvikle ein lærande og berekraftig helseteneste til beste for pasientane. Kontinuerleg forbetringsarbeid for å sikre pasienttryggleiken er ein viktig del av dette. Heilt sentralt er å styrke pasientar og pårørande sin helsekompetanse og involvering i eiga behandling. Helsekompetansen i befolkninga varierer, noko som påverkar evna til å forstå sjukdom og delta aktivt i eiga behandling.
Denne utviklinga krev at helsetenesta i større grad arbeider som ei lærande helseteneste. Ei lærande helseteneste tar vare på rettane, tryggleiken og integriteten til pasientane, gjennom å sikre kontinuerleg kompetanseutvikling og tilpassa karriereløp til dei tilsette.
Forsking og innovasjon er sentrale verkemiddel i utviklinga av ei lærande helseteneste. Forsking er naudsynt for å forstå underliggjande årsakssamanhengar og mekanismar som kontrollerer sjukdomsutvikling og aukar behandlingseffekt. Klinikknære innovasjonar skal forenkle og forbetre tenesta slik at helsepersonell og andre ressursar kan nyttast best mogleg. Samarbeid med helsenæringa skal gje tilgang til nye løysingar, teknologi og utprøvande behandling.
Dette krev tett samarbeid mellom dei ulike delane av helsetenesta.
Pasientane skal møte ei samanhengande, koordinert og effektiv helseteneste. Samstundes viser erfaring at pasientar med behov for samansette tenester framleis kan møte fragmenterte forløp. Dette krev eit trygt og stabilt samarbeid mellom ulike tenesteytarar:
- innanfor spesialisthelsetenesta, mellom fagområde, sjukehus og helseføretak
- med avtalespesialistar og andre private leverandørar av spesialisthelsetenester
- mellom spesialisthelsetenesta og dei kommunale helse- og omsorgstenestene
- mellom spesialisthelsetenesta og andre offentlege tenesteytarar utanfor helsesektoren
Klare pasientforløp, god informasjonsflyt og tenlege digitale løysingar er viktige for å sikre at ressursane blir nytta best mogleg.
Helsetenestene i Helse Vest har høg kvalitet, men samspelet mellom dei ulike delane av tenesta er ikkje alltid godt nok. Pasientar med behov for samansette tenester møter framleis fragmenterte forløp, og helsepersonell manglar tidvis informasjonsgrunnlag som støttar gode og raske avgjerder. Dette fører til uønskt variasjon, under- og overbehandling og unødvendig bruk av ressursar.
Helse Vest legg til rette for at pasientar som treng spesialisthelsetenester ofte, i stor grad får dette nært der dei bur og med god kvalitet. Det er tilbod i lokalsjukehusa og samlokaliserte tenester i samarbeid mellom helseføretak og kommunale helse- og omsorgstenester. Helse Vest vil bygge vidare på denne desentraliserte strukturen. Ein god balanse mellom nødvendig spesialisering og viktig desentralisering av tenestene, krev eit tett og omfattande samarbeid mellom sjukehusa i det lokale føretaket og mellom sjukehusa i heile regionen.
Det er behov for tettare koordinering mellom fagområde, til dømes mellom psykisk helsevern og somatikk. For å lukkast trenger vi både felles arbeidsprosessar og digitale verktøy som gjer kommunikasjonen enklare og meir oversiktleg for både fagfolk og pasientar.
Avtalespesialistar og andre private leverandørar av spesialisthelsetenester er ei viktig støtte for den samla helsetenesta, men potensialet blir ikkje fullt utnytta i dag. Eit meir målretta og koordinert samarbeid kan gi betre kapasitet og mindre ventetid.
Samhandlinga mellom sjukehus og kommunar fungerer på mange område godt, både overordna og i pasientretta arbeid. Helsefellesskapa bidrar til strukturert dialog og felles planlegging. Likevel vil nye behandlingsmoglegheiter, større behov for helsetenester, omstilling og raskare forløp krevje meir systematisk samhandling framover. Vi må jobbe langsiktig og kunnskapsbasert med både lokale forbetringar og endringar i nasjonale verkemidlar for å understøtte tettare samhandling for samanhengande tenester.
Personar med langvarige og samansette behov vil ofte trenge livslange tenester. Dei er avhengige av samtidige helsetenester og støtte frå andre sektorar som PPT, Statped, BUF-etat, oppvekst, barnevern, Nav og frivillig sektor for å få gode levekår for seg og familiane sine. I tillegg vil fleire, særleg unge med psykiske lidingar, trenge arbeidsretta bistand parallelt med helsetenester, med mål om å bli inkluderte i skule og arbeidsliv og hindre utanforskap. Det er derfor viktig å også leggje til rette for smidig og effektiv samhandling med andre offentlege tenester utanfor helsesektoren.
Dagens digitale løysingar legg ikkje godt nok til rette for informasjonsutveksling, datadeling og felles planlegging mellom aktørar som treng å samarbeide om gode og samanhengande tenester til pasientane. Mangelfull eller forseinka informasjonsdeling kan svekke både kvalitet og pasienttryggleik. Samtidig krev økonomiske rammer og avgrensa tilgang på helsepersonell meir effektive arbeidsmåtar og betre støtte for samhandling.
Brukarmedverknad er ein viktig føresetnad for utvikling av gode og trygge helsetenester, og for at tenestene skal vere berekraftige over tid. Pasientar og pårørande har erfaringar og kunnskap som er viktige bidrag i utvikling av tenester, både på individnivå og på systemnivå. I Helse Vest blir brukarmedverknad ivareteken mellom anna gjennom brukarutval i helseføretaka og i regionalt helseføretak, og gjennom samarbeid med pasient- og brukarorganisasjonar.
Pasientrapporterte data, som pasientrapporterte erfaringar (PREM), gir viktig kunnskap om korleis pasientar opplever møtet med helsetenesta. Slik kunnskap kan gi eit betre grunnlag for å vurdere kvalitet og identifisere område der tenestene kan utviklast vidare. Arbeidet med å utvikle og ta i bruk standardiserte løysingar for pasientrapporterte data i heile regionen er derfor ein viktig del av utviklinga av tenestene.
Brukarrepresentantar bidreg også i utvikling av tenester og løysingar, til dømes knytt til universell utforming, tilgjenge, beredskap og informasjonsarbeid. Samarbeid med pasientar og brukarorganisasjonar gir verdifull innsikt i behov og kan bidra til at tiltak blir betre tilpassa pasientane.
For pasientar med langvarige og samansette lidingar kan meistringstilbod vere ein viktig del av oppfølginga. Utvikling av både fysiske og digitale meistringstilbod kan bidra til betre støtte for pasientar og pårørande i kvardagen og styrkje evna til eigenmeistring.
Eit systematisk samarbeid mellom helsetenesta og brukarstemma kan bidra til å utvikle meir samanhengande og tilgjengelege tenester. Det kan også bidra til at enkle helsetenester i større grad kan utførast nær der pasienten bur, i samanheng med arbeidet med beredskap og berekraft i helsetenesta.
Både fysiske og digitale meistringstilbod kan gi betre støtte til pasientar og pårørande i kvardagen og styrkje evna til eigenmeistring. Det er også viktig å sikre merksemd om pasientar med kroniske og sjeldne diagnosar, slik at desse blir prioriterte på linje med andre pasientgrupper.
Gode arbeidsmiljø i helseføretaka er ein viktig føresetnad for kvalitet og pasienttryggleik i helsetenesta. Samarbeid mellom medarbeidarar, leiing og brukarrepresentantar kan bidra til å utvikle tenester som er både fagleg gode og tilpassa behova til pasientane.
Det er store forventningar til at digitalisering skal gjere helsetenestene meir effektive og frigjere tid til både kliniske og administrative oppgåver. Regjeringa peikar på at Noreg skal vere verdsleiande innan digitalisering og legg opp til betydelege investeringar i medisinteknisk utstyr, kunstig intelligens og annan moderne teknologi dei komande åra.
IT‑infrastrukturen blir modernisert med skybaserte plattformer, og dei regionale IT‑systema blir vidareutvikla og flytta over på meir moderne løysingar. I aukande grad vil system bli levert som tenester (SaaS), noko som stiller høgare krav til samhandling og sikker datadeling mellom organisasjonar og behandlingsnivå. Innbyggjarane får ei meir aktiv rolle i eiga behandling og forventar tilgang til eigne helsedata og enkel digital dialog med helsetenesta.
Helsetenestene blir samstundes meir brukarstyrte, med større vekt på desentraliserte og heimebaserte tilbod der dette er mogleg. Digital oppfølging og heimebehandling skal bidra til å frigjere tid for helsepersonell, gi betre ressursutnytting og styrkje pasientane si eiga meistring.
Kunstig intelligens har fått eit klart gjennombrot i regionen i det siste, særleg innan bildediagnostikk. Vi nyttar no KI‑baserte plattformer som gir tilgang til CE‑godkjende modellar for analyse av røntgen-, CT‑ og MR‑bilete, noko som styrkjer kvalitet og effektivitet i diagnostikk og frigjer tid for helsepersonell. KI blir òg teken i bruk i journalarbeid gjennom løysingar for tale‑til‑samandrag som foreslår notat etter konsultasjonar, samt i administrative prosessar som ressursplanlegging og anna prediksjon av helsedata.
Behandling av sensitive helsedata krev høg IKT‑tryggleik og solid beredskap. Auka digitalisering, meir samhandling og fleire heimebaserte løysingar gjer systemlandskapet meir komplekst og aukar risikoen for datalekkasje. Helsepersonell skal ha tilgang til funksjonelle verktøy for behandling og avgjerdsstøtte, samstundes som strenge krav til personvern og databeskyttelse må oppfyllast. Kritiske pasientsystem skal vere tilgjengelege og stabile, men må også vernast mot eit stadig meir krevjande trusselbilete med avanserte cyberangrep.
Kommer
Økonomisk berekraft i Helse Vest
Helse Vest skal innrette verksemda innanfor økonomiske rammer og krav som følgjer av statsbudsjettet, føretaksmøte og oppdragsdokument, slik at sørgje- for ansvaret blir oppfylte og at det blir lagt til rette for ei berekraftig utvikling over tid.
Økonomisk berekraft er evna til å handtere løpande og framtidige forpliktingar. For regionen samla inneber dette at resultata må vere solide nok til å gje tilstrekkeleg eigenkapital til investeringar og dekke aukande kapitalkostnader som følgje av investeringar. Berekraftig utvikling over tid føreset god ressurs- og kapasitetsutnytting, god økonomisk styring og effektive arbeidsprosessar, samt vekst i produktivitet.
Dagens situasjon – hovudtrekk
Resultatutviklinga i 2025 viser at kostnadene er for høge og at desse må ned i alle helseføretaka for at ein skal kunne oppnå dei resultatkrava som er føresett i åra framover. Det er særleg innanfor løn- og personalkostnader den største utfordringa ligg. I tillegg er det store budsjettavvik på varekostnader. Sjukefråværet er framleis høgt og det har vore ein kontinuerleg vekst i tal årsverk, som i sum bidrar til eit for høgt kostnadsnivå og manglande økonomisk resultat.
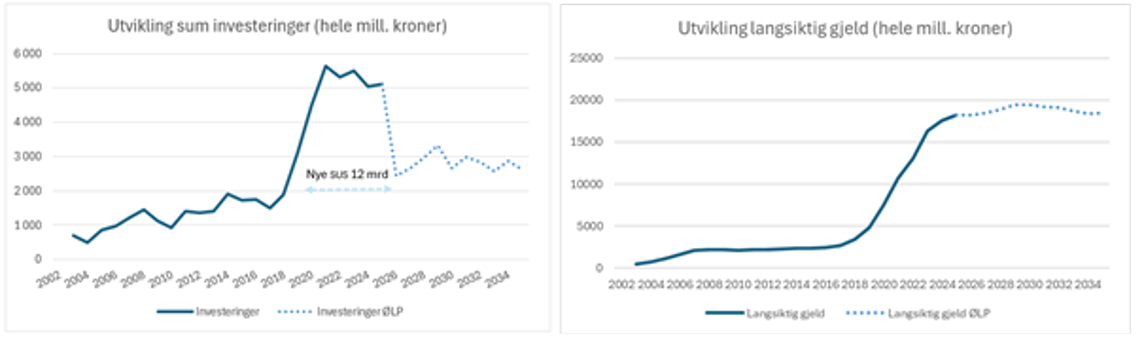
Det er likevel framleis eit stort investeringsbehov i regionen, særleg knytt til sjukehusbygg og investeringsbehovet er vurdert som høgare enn den økonomiske berekrafta. Det er derfor nødvendig å prioritere mellom investeringsbehova, både lokalt i helseføretaka og regionalt.
I den økonomiske langtidsplanen til føretaksgruppa Helse Vest er vurderinga at det ikkje er økonomisk berekraft til å auke opp gjeldsnivået ytterlegare. Innafor ei gjeldsramme på om lag 19 mrd. kroner er det likevel ei berekraft til å gjennomføre investeringar på om lag 2,5-3 mrd. årleg. Om lag halvparten av denne ramma er i dag knytt til investeringar i medisinsk teknisk utstyr, IKT og transportmiddel. Eit investeringsnivå på om lag 2,5-3 mrd. årleg føreset at føretaka klarer å levere på resultatkrava som ligg i økonomisk langtidsplan.
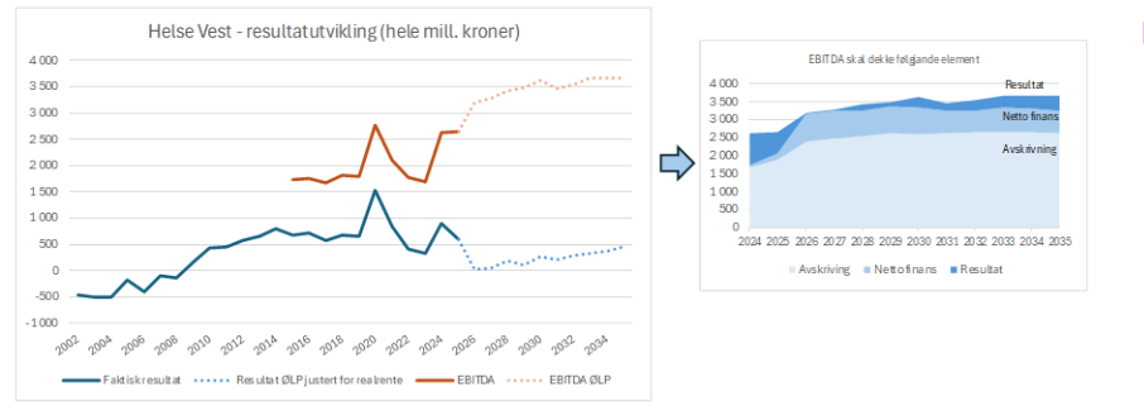
Det er venta at realveksten i driftsløyvinga frå staten i hovudsak vil gå med til å dekke demografisk vekst i behovet i befolkninga. Økonomisk berekraft vil derfor framover handle om å forvalte eksisterande ressursar meir effektivt og på den måten gi ei berekraftig utvikling over tid. Forbetringar i driftsresultatet må skje gjennom ei bremsing av kostnadsveksten og produktivitetsforbetring i helseføretaka.
Helse Vest må både på kort og lang sikt:
- prioritere investeringar strengt innanfor samla regional berekraft
- arbeide systematisk med produktivitetsforbetringar i drifta
- sikre betre samsvar mellom økonomiske rammer
Helse Vest arbeider systematisk for å redusere klima- og miljøbelastninga frå verksemda, i tråd med nasjonale føringar, regionale strategiar og felles mål for spesialisthelsetenesta. Sjukehusdrift medfører betydelege utslepp, særleg frå energibruk, transport, innkjøp og medisinsk forbruksmateriell, og dette området er derfor prioritert i verksemda si styring.
Dei felles klima- og miljømåla legg til grunn ei reduksjon av eigne utslepp med 40 prosent innan 2030. Arbeidet omfattar energieffektivisering, overgang til fossilfrie løysingar og tiltak for å redusere reiseverksemd, mellom anna gjennom meir bruk av digitale konsultasjonar. Det blir òg arbeidd for å redusere bruk av naturgass og fase ut gjenværande fossile energikjelder i bygningsmassen.
Innkjøpsområdet er ein sentral del av klimaarbeidet. I samarbeid med Sykehusinnkjøp HF blir det stilt skjerpa klima- og miljøkrav i anskaffingar, og det blir gjennomført risikovurderingar i leverandørkjeder, særleg for produkt med høg miljø- eller menneskerettsleg risiko.
Helse Vest arbeider vidare for å redusere unødvendig forbruk og avfall, mellom anna gjennom tiltak for meir ombruk, plastsmart bruk av hanskar og utfasing av eingongs varmejakker.
Klima- og naturrisiko er integrert i beredskapsarbeidet, og det er etablert tiltak for å styrkje robustheita mot ekstremvêr og andre naturhendingar som kan påverke drift og pasientsikkerheit.
Det langsiktige målet til ei samla spesialisthelsetenesta er å vere lågutsleppssjukehus innan 2050.
Beredskapsarbeidet i Helse Vest skjer i ei tid prega av alvorleg geopolitisk uro, aukande naturfarar, større digital sårbarheit og press på kritiske samfunnsfunksjonar. NOU 2023:17 Nå er det alvor! viser tydelig at helsesektoren er ein av dei mest sentrale pilarane i totalforsvaret, og Meld. St. 5 (2023–2024) understrekar behovet for styrkt samhandling mellom sivile og militære aktørar. Det har i lang tid vore prega av tru på langvarig fred og samla sett har det vore for låg risikoforståing knytt til samfunnsoppdraget spesialisthelsetenesta skal løyse i fred, krise og krig.
Helse Vest legg krav og føringar frå Helseberedskapsloven med tilhøyrande forskrifter til grunn i beredskapsarbeidet. Nasjonal helseberedskapsplan, Helse og omsorgsdepartementet sin sektor ROS, totalberedskapsmeldinga, nasjonal sikkerhetsstrategi og trusselvurderingane frå EOS-tenestane er blant anna førande for beredskap og cybersikkerhet i Helse Vest.
For Helse Vest betyr dette at regionen må vere førebudd på eit breitt spekter av ekstraordinære situasjonar som krev innsats utover ordinær drift. Risiko‑ og sårbarheitsanalysane byggjer på desse føresetnadene og identifiserer hendingstypar som kan gi store konsekvensar for pasientbehandling, drift og samhandling.
Helse Vest er utsett for risiko knytt til svikt i kritisk infrastruktur som bortfall straum, vatn/avløp og IKT-tenester. Dette kan raskt få alvorlege følgjer for drift og pasientbehandling. Regionen må vere førebudd på ekstremvêr som skred og flaum og på å handtere masseskade ulykker. Pandemiar, alvorlege epidemiar og CBRNE‑hendingar kan gi langvarig press på kapasitet og krev særskilt kompetanse og beredskap. Svikt i forsyningslinjene kan ytterlegare forsterke konsekvensane.
Den sikkerheitspolitiske situasjonen krev også beredskap for krig og hybrid påverknad, inkludert støtte til totalforsvaret. Samla sett viser dette at Helse Vest må kunne handtere samtidige og langvarige hendingar som krev ekstraordinær innsats.
Helse Vest har er ein etablert beredskapsorganisasjon med beredskapsplanar på både lokalt og regionalt nivå for å handtere eit breitt spekter av hendingar. Planane er utarbeidde og blir i stor grad øvde, også saman med relevante samvirkeaktørar, og det blir gjennomført meir felles regional øving enn tidlegare. Samstundes er planane i for liten grad implementerte og tilstrekkeleg kjende blant dei som har roller i beredskap i føretaka, noko som kan svekkje handteringsevna ved ekstraordinære hendingar.
Det er eit tett samarbeid i regionen om vidareutvikling av beredskapsområdet, både internt i Helse Vest og i samarbeid med dei andre helseregionane og eksterne samvirkeaktørar. Drifta i føretaka er likevel avhengig av fleire kritiske innsatsfaktorar og infrastruktur, og Helse Vest er sårbar for bortfall av desse, særleg ved samtidige og langvarige hendingar som krev ekstraordinær innsats. Det er gjensidige avhengigheiter mellom innsatsfaktorar og infrastruktur, der bortfall av til dømes straum raskt kan få konsekvensar for andre system.
Korleis påverkar dette det vi skal gjere?
Den sikkerheitspolitiske situasjonen krev at helseføretaka må prioritere beredskapsarbeidet høgare. Endringane fram mot 2040 vil krevje at ein byggjer ein robust og tilpasningsdyktig helseteneste. Utviklinga gjer at sjukehusa må styrke eigenberedskap, kompetanse og samhandling i totalforsvaret. Samtidig må vi utvikle løysingar som fungerer også med knappare tilgang på personell og meir uforutsigbare forsyningslinjer.
Utviklingstrekka peiker samla sett mot at spesialisthelsetenesta i åra framover vil møte aukande behov for helsetenester, meir komplekse pasientforløp og strammare rammer for ressursbruk og tilgang på personell. Samtidig gir medisinsk utvikling, teknologi og nye samarbeidsformer nye moglegheiter for å utvikle tenestene.
Dette inneber at spesialisthelsetenesta må utviklast slik at fleire pasientar kan få gode og trygge tenester innanfor dei ressursrammene som finst. Pasientane må oppleve meir samanhengande og koordinerte tenester, og ressursane må nyttast på ein berekraftig måte. Dette krev tett samarbeid mellom ulike delar av helsetenesta, mellom spesialisthelsetenesta og kommunane, og med andre offentlege og private aktørar.
Den regionale utviklingsplanen skal gi retning for denne utviklinga og bidra til at Helse Vest kan møte framtidige behov med gode, trygge og berekraftige helsetenester for befolkninga i regionen.